На протяжении многих десятилетий людям не было известно, что вызывает заболевание и каким образом происходит заражение.
Первым прогрессом в исследовании туберкулеза стало открытие инфекционного характера болезни. Обнаружение произошло в результате экспериментов Вильмена. Ученый заразил кролика чахоткой при подкожном введение сыворотки, изготовленной из ткани больных.
Возбудитель туберкулеза был открыт в 1882 году немецким микробиологом Робертом Кохом в результате многочисленных экспериментов. Став ученым, чье имя вошло в историю микробиологии.
Палочки Коха относятся к роду микобактерий. Представителей таксона объединяет сапрофитность, широкий ареал обитания и схожая морфология.
Возбудитель такой болезни как туберкулез является анаэробным организмом, поэтому недуг чаще всего поражает легкое, как самый насыщенный кислородом орган. Это устойчивые и неподвижные грамположительные палочковые бактерии, которые могут быть как прямыми, так и изогнутыми по форме.
Содержание
Разновидности микобактерий

Выделяют два типа микобактерий вызывающих болезни человека: человеческий (Mycobacterium tuberculosis), крупного рогатого скота и других животных (М. bovis).
Первый становится причиной развития заболеваний в 92 % случаев.
Размножение микобактерий туберкулеза
В основном палочка Коха множится бесполым путем, то есть делением пополам. В результате чего из материнской клетки получаются две новые идентичные дочерние клетки.
Микроорганизм делится через каждые 15-18 часов при наличии благоприятных условий. Хотя у стафилококков это действие занимает чуть менее 30 минут. Это усложняет процесс исследования возбудителя. Бактерии размножаются как внутри, так вне клеток.
Характеристика микобактерий
Стенка возбудителя туберкулеза покрыта плотной восковой оболочкой. Поэтому палочку Коха сложно выделить классическими красителями, которые используют в микробиологии.
Применяют специфический метод по Цилю-Нильсену. Этот способ визуализации основан на свойстве кислотоустойчивости возбудителя. Препарат окрашивается при помощи метиленового синего в красный цвет. Это делает бациллы особенно заметными на фоне голубоватого оттенка основных тканей.
Особенности строения клеточной стенки способствует высокой устойчивости микроорганизма в окружающей среде.
Бактерии могут существовать без воды и при резких колебаниях температуры, потому что при воздействии неблагоприятных условий, клетка погружается в состояние анабиоза.
Возбудитель заболевания устойчив к кислотам, щелочам и спирту. Благодаря этому палочки Коха обладают высокой живучестью во внешней среде: на предметах сохраняются 3-4 месяца, в пыле – более недели, в воде – около 150 дней.
Микобактерия туберкулеза погибает под воздействием ультрафиолетового облучения или кипячения в течение 30 минут. Самое главное, что клетки разрушаются от солнечного света за 6-8 часов. Это необходимо помнить при проведении дезинфекционных работ.
Пути заражения
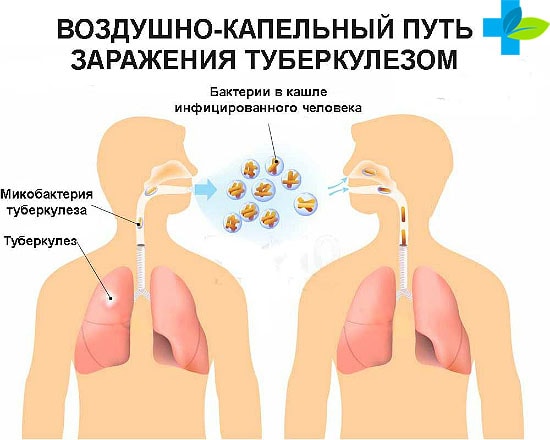
Механизм аэрогенный, а основной способ подхватить это воздушно — капельный и пылевой, так же как и при дифтерии. Но также имеет место алиментарный (при распространении М. bovis), контактный и внутриутробный тип заражения туберкулезом.
Источником возбудителя являются больные чахоткой люди или носители. Благоприятные условия для развития эпидемического очага создают огромные скопления народа, поэтому в нашей стране наибольшую значимость имеют тюрьмы, большие рабочие коллективы, школы и детские сады. Потому что данную категорию жителей сложнее всего контролировать на наличие туберкулеза.
Болезнь часто развивается у ВИЧ положительных пациентов.
Очаг туберкулезной инфекции может быть особо опасным в тех случаях, когда человек страдает открытой формой, при которой микроорганизмы могут диссеминировать в окружающую среду.
Значение при заражении заболеванием имеет продолжительный контакт бациллоносителя со здоровыми людьми.
Входными воротами для инфекции выступает слизистая оболочка ротовой полости, лимфатическое глоточное кольцо и другие системы органов. В зависимости от места инвазии возбудителя, первичный очаг различается локализацией развития заболевания.
Диагностика выявления микобактерий
Начальным этапом для определения микобактерий является обнаружение пациентов с типичным для туберкулеза анамнезом. У больного отмечается слабость и субфебрильная температура. При дальнейшем прогрессе патологии наблюдается сухой кашель и мокрота.
Признаки выявляет врач общей практики при приеме в больнице. Он же проводит дифференциальный анализ с другими заболеваниями легких.
Поставить диагноз тубёркулёз поможет флюорография. Метод, который является основным скрининговым тестом для выявления заболевания среди населения. Его проводят всем гражданам один раз в два года.
При наличии подозрений на развитие болезни, проводится рентгенографическое обследование органов грудной клетки для уточнения диагноза. Необходима дифференциальная диагностика туберкулем от раковых образований в легком.
Но данный тип исследования нечувствителен к закрытой форме заболевания.
К способам выявления туберкулеза относится анализ мокроты на возбудителя. Окрашивание биологической жидкости происходит по Циль-Нильсену. Если в исследованном мазке содержится больше 5 микобактерий в одном поле зрении, то риск развития заболевания крайне велик.
Для окончательной постановки диагноза, исследование должно показать положительный результат не менее 3 раз. Наряду с микроскопическим анализом мокроты, в развитых странах проводят посев выделений больного на элективные среды. Однако колонии растут очень медленно — появление первых отмечают через 4-8 недели.
Для диагностики используют анализ крови, несмотря на то, что специфические изменения отсутсвуют. В результатах можно наблюдать признаки воспалительной реакции, которая проявляется лейкоцитозом, увеличением количества лимфоцитов, плазмоядерный сдвигом, СОЭ, моноцитозом.
Проба Манту. Для проведения данного теста используют туберкулин. Вещество, которое Роберт Кох выделили из продуктов жизнедеятельности палочек. Оно вызывает ответную реакцию только у людей, ранее сенсибилизированных микобактериями или вакцинированных.
Принадлежность к одной из данных групп можно определить по степени развития специфической аллергической реакции замедленного типа. Раствор вводится внутрикожно. Через сутки иди двое образуется инфильтрационный очаг, а уже на третьи оценивается состояние места введения туберкулина на руке, и проводятся описание размера кожной реакции при помощи линейки.
Один из новых методов выявление возбудителя основан на избирательной амплификации нуклеиновых кислот при помощи полимеразной цепной реакции (ПЦР). Чаще всего применяется при внелегочных формах заболевания.
Исследование информативно при выборе терапии пациента, так как позволяет определить штамм бактерии и наличие у неё устойчивости к разным видам антибиотиков.
Лечение туберкулеза
Это долгий процесс, который занимает от 6 месяцев до 2 лет. Длительность терапии зависит от лекарственной устойчивости штамма. Лечение проводится на протяжении всего времени и с использованием противотуберкулезных препаратов разного спектра воздействия.
Отсутствие грамотного лечение в последствие может привести к смертельному исходу.
Признаками выздоровления пациента являются заживление туберкулезных изменений, отсутствие симптоматики и восстановление трудоспособности. Поэтому неправильное проведение лечения может привести к инвалидности больного.
Основными методами терапии заболевания является:
1) Химиотерапия.
Способ лечения химическими реагентами. Химиотерапия направлена на снижение скорости деления микобактерий туберкулеза (бактериостатическое воздействие) или уничтожения их в организме больного (бактерицидное влияние).
2) Санаторно-гигиенический режим и лечебное питание. Нахождение в санатории необходимо для профилактики развития осложнений, а также повторных обострений.
3) Прием гормональных препаратов.
Глюкокортикоиды оказывают противовоспалительный эффект и противосклеротическое воздействие, обусловленное антифиброластическим влиянием и разрушением образованного фибрина. А также снижают степень развития аллергической реакции.
4) Противотуберкулезная терапия;
Используется две группы средств:
- Препараты первого ряда: изониазид, пиразинамид, стрептомицин, рифампицин, этамбутол, фтивазид;
- Медикаменты второго эшелона (при отсутствии эффекта от приема лекарств первого ряда): амикацин, каномицин, аминосалицилат натрия (ПАСК), дапсон, циклосерин и другие.
5) Хирургическое лечение.
Показания к проведению операции.
- Фиброзно — кавернозный туберкулез.
- Низкая эффективность лекарственной терапии на протяжении 4 — 6 месяцев.
- Кровоизлияния, развитие гематом или же кровотечений.
- Туберкулема легких.
- При больших размерах кальцинированных участков.
Основные методы лечения можно дополнить народными средствами. Использование всех рекомендаций врача приводит к быстрой ремиссии заболевания и благоприятному прогнозу.
Профилактика туберкулеза
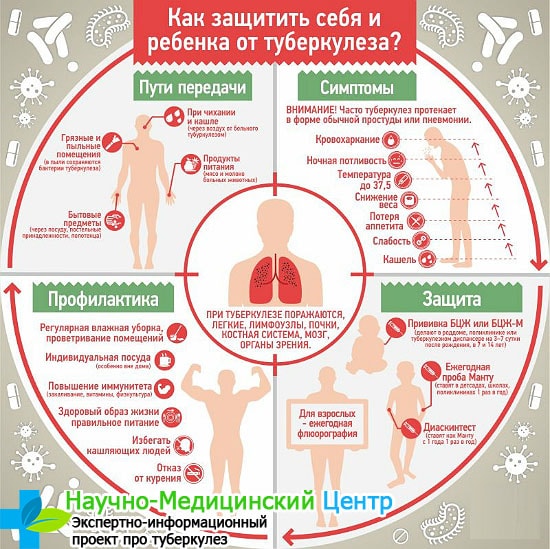
- Ранее выявление источника возбудителя, путем проведение скринингового исследования среди населения. Врач обязан указать в отчете количество инфицированных лиц. Изоляция заразных людей от общества.
- Проведение в очаге развития инфекционного процесса текущей и заключительной дезинфекции, которые представляют собой проведение уборки с применением обеззараживающих средств.
- Специфическая профилактика при помощи вакцинации (БЦЖ). Ослабленные бактерии вводят внутрикожно в первую неделю жизни ребёнка. После проведения данной процедуры на плече остается келоидный рубец.
Также в возрасте 7 и 14 лет проводят ревакцинацию. Данная вакцина имеет хорошие отзывы и зарекомендовала себя, как эффективная мера профилактики.